Vurdering og oppfølging av pasienten

Observasjon (hvordan tolke de symptomer pasienten har)
Etter som sykdommen utvikler seg og symptomene svinger i økende grad, blir medisineringen mer krevende. Pasienten kan oppleve svingninger mellom underdosering, effekt og overdosering. Flere bivirkninger, som for eksempel hallusinasjoner og svimmelhet, kan gjøre at man må redusere medisinbruken, at medisinene må tas hyppigere, og at virkningen ikke nødvendigvis er den samme i løpet av dagen. Inntak av proteinrik mat eller endret mage-/tarmfunksjon kan også virke inn.
Bevegelsesprotokoll
Bevegelsesprotokoll er et verktøy som gir mulighet til å finne en sammenheng mellom symptomene og behandlingen.
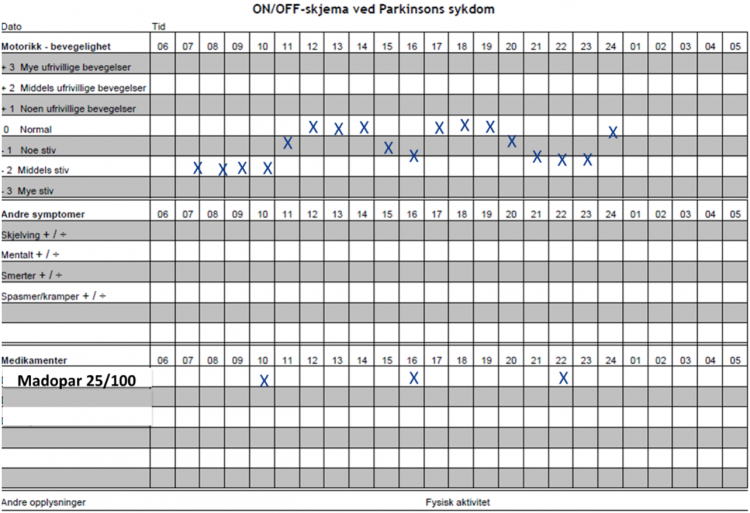
Pasienten vil ikke alltid kunne si hva som utløste funksjonssvikten, eller når den inntraff. Det kan også være vanskelig å skille mellom under- og overdosering. Observasjon gjort av en tredjepart kan være til stor nytte. Ettersom funksjonen kan variere fra time til time og ikke er lik fra én dag til den neste, blir det gjerne ført bevegelsesprotokoll to–tre dager i strekk. Det er ikke nødvendig at det er en lege som fører bevegelsesprotokollen.
Før man starter med bevegelsesprotokoll, bør man ha gjort seg kjent med pasienten og hvilke symptomer som er vanlige for ham/henne ved over- og underdosering.
For eksempel: Pleier redusert effekt å vise seg i en forverring av gangfunksjonen, stivhet i en arm eller lignende? Det anbefales å teste venstre og høyre side hver for seg.
Når det føres bevegelsesprotokoll, er det svært viktig å markere når og hvilken type parkinsonmedisin pasienten har fått.
| Ordforklaring | Beskrivelse |
|---|---|
| Mye ufrivillig bevegelse 3 + | Mye overskytende og ufrivillige bevegelser. Pasienten er vesentlig begrenset i sine bevegelser pga disse. Eksempel: Pasient har vansker med å bli sittende på en stol og med gange. |
| Middels ufrivillig bevegelse 2 + | Økte og tydelige ufrivillige bevegelser. Bevegelsene hemmer til en viss grad pasienten i sine aktiviteter. |
| Noen ufrivillig bevegelser 1 + | Litt overskytende, ufrivillige bevegelser. Gir et inntrykk av noe uro og rastløshet. Hemmer ikke eller i liten grad pasientens funksjonsnivå. Pasient føler seg mulig litt overdosert. |
| Normal 0 | Pasienten er på sitt beste funksjonsnivå, uten mye bivirkninger. |
| Noe stiv 1 – | Pasienten er noe stiv. Kan utføre de fleste bevegelser, men er noe langsom. Eventuelt noe trippende gange. Begynnende tremor/skjelving. |
| Middels stiv 2 – | Pasienten er tydelig økt stiv og langsom i bevegelsene. Tremor/skjelving kan være økt til stede. Startvansker og gangen kan tydelig være redusert. Kan ha behov for hjelp med enkelte oppgaver (for eksempel til påkledning). |
| Mye stiv 3 – | Vesentlig hemmet av parkinsonistisk sykdom. Trenger hjelp til det meste. Kan ikke reise seg fra stol. |
Avansert behandling
Når PS blir vanskeligere å behandle på grunn av et smalnet terapeutisk vindu med svingende symptomer og mindre forutsigbar effekt av medisinene, vil noen pasienter være egnet for avansert behandling. Du kan se en film om Parkinsons sykdom, medikamentell og avansert behandling her. Alle typer avansert behandling har som mål å gi pasienten et jevnere og mer forutsigbart funksjonsnivå i løpet av dagen. Behandlingen vil i tillegg redusere medisindosen som pasienten tar i form av tabletter. Den reduserte medisindosen vil igjen føre til færre bivirkninger. Avansert behandling vil ikke bremse utviklingen av sykdommen. Vi har per i dag tre alternativer: en operasjon med dyp hjernestimulering og to typer pumpebehandling. Ved dyp hjernestimulering (STN-operasjon) settes elektroder sentralt i hjernen mens en pacemaker er tilkoblet. Ved pumpebehandling gis medisin kontinuerlig:- Duodopa-pumpe: Direkte i tynntarmen via en PEG-sonde.
- Apomorfin-pumpe: Subkutant infusjon. Se film om apomorfin.